- Autor Jesus Peterson peterson@themedicaltips.com.
- Public 2023-12-17 11:24.
- Modificat ultima dată 2025-01-24 11:40.
Ce este boala vasculară periferică?
Boala vasculară periferică (PVD) este o tulburare de circulație a sângelui care determină vasele de sânge din afara inimii și creierului să se îngusteze, să blocheze sau să spasmeze. Acest lucru se poate întâmpla în arterele sau venele tale. PVD cauzează de obicei durere și oboseală, adesea la nivelul picioarelor și mai ales în timpul exercițiului fizic. Durerea se îmbunătățește de obicei odată cu repausul.
De asemenea, poate afecta vasele care furnizează sânge și oxigen pentru:
- arme
- stomacul și intestinele
- rinichi
În PVD, vasele de sânge se îngustează și fluxul sanguin scade. Aceasta se poate datora arteriosclerozei sau „întăririi arterelor” sau poate fi cauzată de spasme ale vaselor de sânge. În arterioscleroză, plăcile se acumulează într-un vas și limitează fluxul de sânge și oxigen către organele și membrele tale.
Pe măsură ce crește placa progresează, cheagurile se pot dezvolta și bloca complet artera. Acest lucru poate duce la deteriorarea organului și pierderea degetelor, degetelor de la picioare sau a membrelor, dacă este lăsat netratat.
Boala arterială periferică (PAD) se dezvoltă numai în artere, care transportă sânge bogat în oxigen departe de inimă. Conform CDC, aproximativ 12-20% din persoanele cu vârsta peste 60 de ani dezvoltă PAD, aproximativ 8,5 milioane de persoane în Statele Unite. PAD este cea mai frecventă formă de PVD, astfel încât termenii sunt adesea folosiți pentru a însemna aceeași condiție.
PVD este cunoscut și ca:
- arterioscleroza obliterans
- insuficiență arterială a picioarelor
- claudicație
- claudicație intermitentă
Ce este boala arterei periferice? »
Care sunt tipurile de PVD?
Cele două tipuri principale de PVD sunt funcționale și organice PVD.
PVD funcțional înseamnă că nu există nicio deteriorare fizică a structurii vaselor de sânge. În schimb, vasele tale se lărgesc și se restrâng ca răspuns la alți factori, cum ar fi semnalele creierului și schimbările de temperatură. Îngustarea determină scăderea fluxului de sânge.
PVD organic implică modificări în structura vaselor de sânge, cum ar fi inflamația, plăcile și lezarea țesuturilor.
Ce provoacă PVD?
PVD funcțional
Vasele tale se lărgesc și se îngustă în mod natural ca răspuns la mediul tău. Dar în PVD funcțional, vasele dvs. exagerează răspunsul lor. Boala Raynaud, când stresul și temperaturile afectează fluxul de sânge, este un exemplu de PVD funcțional.
Cele mai frecvente cauze ale PVD funcționale sunt:
- stres emoțional
- temperaturi reci
- exploatarea mașinilor sau sculelor vibrante
- droguri
PVD organic
PVD organic înseamnă că există o schimbare în structura vaselor de sânge. De exemplu, acumularea plăcii din arterioscleroza vă poate determina vasele de sânge să se îngusteze. Cauzele principale ale PVD organic sunt:
- fumat
- tensiune arterială crescută
- Diabet
- colesterol ridicat
Cauzele suplimentare ale PVD organic includ leziuni extreme, mușchi sau ligamente cu structuri anormale, inflamații ale vaselor de sânge și infecție.
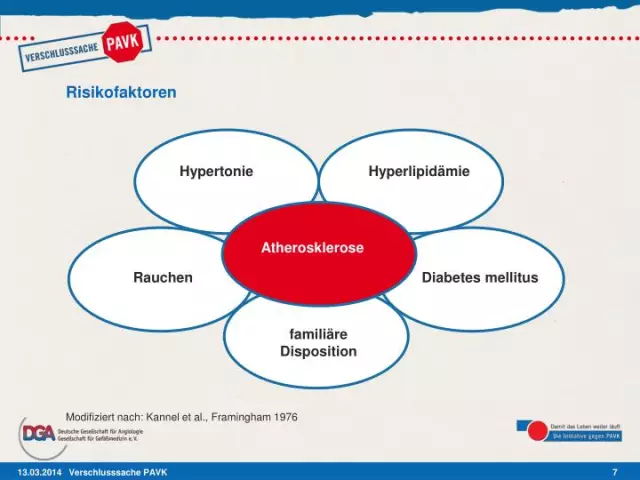
Care sunt factorii de risc pentru PVD?
Există numeroși factori de risc pentru PVD.
Aveți un risc mai mare pentru PVD dacă:
- au peste 50 de ani
- sunt supraponderali
- au colesterol anormal
- au antecedente de boli cerebrovasculare sau accident vascular cerebral
- au boli de inima
- au diabet
- au antecedente familiale de colesterol ridicat, hipertensiune arterială sau PVD
- au tensiune arterială ridicată
- au boli renale pe hemodializă
Opțiunile de stil de viață care vă pot crește riscul de a dezvolta PVD includ:
- nu se angajează în exerciții fizice
- obiceiuri alimentare proaste
- fumat
- consumul de droguri
Defalcarea riscurilor pentru PVD din întreaga lume
Defalcarea globală a factorilor de risc ai bolilor vasculare periferice | HealthGrove
Care sunt simptomele PVD?
Pentru multe persoane, primele semne de PVD încep încet și neregulat. Puteți simți disconfort ca oboseala și crampe în picioare și picioare care se agravează cu activitatea fizică din cauza lipsei fluxului de sânge.
Alte simptome ale PVD includ:
| Zona durerii | Simptome |
| picioare | reducerea creșterii părului, crampe la culcare în pat |
| picioarele și brațele | transformă albastru roșiatic sau palid |
| picioarele și picioarele | piele subțire sau palidă, pulsuri slabe, răni sau ulcere care nu se vindecă |
| degetele de la picioare | culoare albastră, arsură severă sau unghii groase și opace ale degetelor |
| mușchi | se simte amorțit sau greoi |
Spuneți medicului dumneavoastră dacă aveți simptome ale PVD. Aceste simptome sunt de obicei periate deoparte ca rezultatele îmbătrânirii, dar diagnosticul și tratamentul întârziate pot provoca complicații suplimentare. În cazuri extreme de pierdere de sânge, cangrena sau țesut mort poate să apară. Dacă brusc dezvolți un membru rece, dureros, palid, cu pulsuri slabe sau fără, aceasta este o urgență medicală. Veți avea nevoie de tratament cât mai curând posibil pentru a evita complicații severe și amputație.
claudicație
Cel mai frecvent simptom al PVD și PAD este claudicarea. Claudicația este durerea musculară a membrelor inferioare la mers. Puteți observa durerea atunci când mergeți mai repede sau pe distanțe lungi. De obicei, dispare după câteva odihnă. Când durerea revine, poate dura același timp pentru a pleca.
Claudicația apare atunci când nu există suficient flux de sânge către mușchii pe care îi utilizați. În PVD, vasele îngustate pot furniza doar o cantitate limitată de sânge. Acest lucru cauzează mai multe probleme în timpul activității decât în repaus.
Pe măsură ce PAD progresează, simptomele vor apărea mai frecvent și se vor agrava. În cele din urmă, este posibil să suferiți chiar durere și oboseală în timpul repausului. Întrebați medicul despre tratamente care să ajute la îmbunătățirea fluxului sanguin și la diminuarea durerii.
Care sunt complicațiile PVD?
Complicațiile de la PVD nediagnosticate și netratate pot fi grave și chiar pot pune viața în pericol. Fluxul sanguin restrâns de PVD poate fi un semn de avertizare pentru alte forme de boală vasculară.
Complicațiile PVD pot include:
- moarte tisulară, care poate duce la amputația membrelor
- impotenţă
- piele palida
- durere în repaus și cu mișcare
- durere severă care restricționează mobilitatea
- rănile care nu se vindecă
- infecții cu potențial de viață ale oaselor și fluxului de sânge
Cele mai grave complicații implică arterele care aduc sânge la inimă și creier. Când acestea se înfundă, poate duce la atac de cord, accident vascular cerebral sau moarte.
Cum diagnosticați PVD?
Diagnosticul precoce este primul pas către un tratament de succes și poate preveni complicațiile care pot pune viața în pericol.
Spuneți medicului dumneavoastră dacă aveți vreunul dintre simptomele clasice ale PVD, cum ar fi claudicația. De asemenea, medicul dumneavoastră va întreba despre istoricul dumneavoastră medical și va efectua un examen fizic. Examenul fizic poate include măsurarea pulsurilor din picioare și picioare. Dacă medicul dumneavoastră aude un sunet care se aruncă prin stetoscopul lor, ar putea însemna un vas de sânge îngustat.
Aceștia pot comanda teste mai specifice pentru diagnosticarea PVD. Aceste teste includ:
| Test | Metodă | Se uita la |
| Ecografie Doppler | undele sonore pentru imagistica | fluxul de sânge în vasele tale |
| indicele gleznei brahiale (ABI) | manșetă cu ultrasunete și tensiune arterială în jurul gleznei și brațului, măsurată înainte și în timpul exercițiului fizic | compararea valorilor tensiunii arteriale la nivelul piciorului și brațului, deoarece presiunea mai mică la nivelul piciorului poate indica un blocaj |
| angiografia | vopsea injectată într-un cateter care este ghidat prin arteră | fluxul de vopsea prin vasele de sânge pentru a diagnostica artera înfundată |
| angiografie cu rezonanță magnetică (MRA) | imagistica cu câmp magnetic | imaginea vaselor de sânge pentru a diagnostica blocajul |
| angiografie tomografie computerizată (CTA) | Imagistica cu raze X | imaginea vaselor de sânge pentru a diagnostica blocajul |
Cum tratați PVD?
Cele două obiective principale ale tratamentului cu PVD este de a opri evoluția bolii și de a vă ajuta să vă gestionați durerea și simptomele, astfel încât să puteți rămâne activ. De asemenea, tratamentele îți vor reduce riscul de complicații grave.
Tratamentul de primă linie implică de obicei modificări ale stilului de viață. Medicul dumneavoastră vă va sugera un program de exerciții fizice care include mersul pe jos, o dietă echilibrată și pierderea în greutate.
Dacă fumezi, ar trebui să renunți. Fumatul provoacă în mod direct fluxul de sânge redus în vase. De asemenea, cauza PVD se agravează, precum și crește riscul de atac de cord și accident vascular cerebral.
Dacă schimbările de stil de viață nu sunt suficiente, este posibil să aveți nevoie de medicamente. Medicamente pentru PVD includ:
- cilostazolul sau pentoxifilina pentru a crește fluxul de sânge și a ameliora simptomele claudicării
- clopidogrel sau aspirină zilnică pentru a reduce coagularea sângelui
- atorvastatină, simvastatină sau alte statine pentru a scădea nivelul colesterolului ridicat
- inhibitori ai enzimei care transformă angiotensina (ACE) pentru a scădea tensiunea arterială ridicată
- medicamente pentru diabet pentru controlul glicemiei, dacă aveți diabet
Blocajele arterelor semnificative pot necesita o intervenție chirurgicală precum angioplastia sau chirurgia vasculară. Angioplastia este atunci când medicul dumneavoastră introduce un cateter sau un tub lung în artera dumneavoastră. Un balon pe vârful cateterului se umflă și deschide artera. În unele cazuri, medicul dumneavoastră va pune un tub de sârmă mică în arteră, numit stent, pentru a-l menține deschis.
Chirurgia vasculară permite sângelui să ocolească zona îngustă prin altoirea venelor.
Care sunt perspectivele pentru un diagnostic PVD?
Dacă sunt diagnosticați precoce, multe cazuri de PVD vor răspunde la tratamentele de stil de viață. O modalitate de a măsura îmbunătățirea este de a măsura cât de departe poți merge fără durere. Cu un tratament eficient, ar trebui să poți crește distanța treptat.
Contactați medicul dacă simptomele se înrăutățesc sau dacă prezentați oricare dintre următoarele:
- picioarele par palide sau albastre
- picioarele devin reci
- durerea toracică însoțește durerea picioarelor
- picioarele devin roșii, umflate sau fierbinți
- noi ulcere sau ulcerații se dezvoltă și nu se vindecă
- febră, frisoane, slăbiciune sau alte semne de infecție
Cum afectează PVD asupra oamenilor din întreaga lume
Impactul bolilor vasculare periferice în întreaga lume | HealthGrove
Cum să prevină PVD
Puteți reduce riscul de a dezvolta PVD printr-un stil de viață sănătos. Aceasta include:
- evitarea fumatului
- controlul glicemiei, dacă aveți diabet
- stabilirea unui obiectiv de exercițiu de 30 de minute pe zi, de cinci ori pe săptămână
- lucrând pentru scăderea colesterolului și a tensiunii arteriale
- consumul unei diete sănătoase, cu un conținut scăzut de grăsimi saturate
- menținerea greutății tale la un nivel sănătos
Discutați cu medicul dumneavoastră dacă aveți simptome de PVD. Diagnosticul precoce vă poate ajuta dumneavoastră și medicul să găsiți modalități de a vă reduce simptomele și de a crește eficacitatea tratamentului.